- O que é:
- É o refluxo de conteúdo gástrico e duodenal à mucosa esofágica, de forma patológica, causando potencial alteração mucosa com sintomatologia ampla, típica e atípica;
- Se deve mecanismos funcionais (como dismotilidade esofágica, diminuição da depuração do conteúdo ácido no esôgafo, bolsão ácido no fundo gástrico mais proeminente) e anatômico-estruturais (como hipotensão ou relaxamento transitório do EEI, bem como hérnia de hiato – relacionada a maior gravidade);
- Sintomas típicos: Pirose e Regurgitação;
- Sintomas atípicos: Dor torácica não cardíaca, Tosse crônica, Laringite crônica, Asma, Fibrose pulmonar idiopática, Desgaste do esmalte dentário; Pneumonias de repetição;
- Sinais de Alerta: Anemia, hemorragia digestiva, perda ponderal, sintomas intensos de início recente em pacientes idosos e naqueles com histórico de neoplasia esofágica familiar;
- Como diagnosticar:
- EDA é o exame de escolha – recomendado ser realizado na suspeita de todos os pacientes – pode ser visualizada presença de lesões erosivas, ou sua ausência, que não descarta o diagnóstico na presença de sintomas típicos ou refratariedade ao uso de IBP;
- Teste diagnóstico terapêutico com IBP em dose plena por 4-8 semanas, diante da intensidade dos sintomas o tratamento pode ser ampliado para dose dobrada com duração até 12 semanas;
- É possível utilizar também a Manometria esofágica e a pHmetria de 24h convencional ou de alta resolução (que permite uma maior duração, em torno de 96h). Porém, essas 2 são utilizadas mais em contextos pré-operatório ou de refratariedade e complicações;
- Esofagograma baritado é utilizável em situações de suspeita de complicações, como estenose, ou como avaliação para possíveis condições associadas, como Acalasia ou Espasmo esofágico difuso e Esôfago em quebra-nozes, sobretudo no contexto pré-operatório;
- Como tratar:
- IBPs (Inibidor de bomba de prótons) são medicações de escolha – são acessíveis, bem tolerados e podem ser utilizados em fase aguda e manutenção tranquilamente. Devem ser administrados preferencialmente em jejum, cerca de 30-60 minutos antes da ingesta alimentar;
- PCABs (Bloqueadores de Ácido Competitivos de Potássio) – novas medicações superiores aos IBPs, porém caras e menos disponíveis (Vonoprazana). Entre as vantagens: possuem uma ação mais rápida, controle ácido mais potente e duradouro, sem necessidade de jejum para administração como os IBP. Possuem grande poder cicatrizador se presença de lesões;
- Antiácidos e Sucrafalto – devem ser utilizados somente para controle sintomático transitório, não tem efeito na cicatrização de lesões. Ou seja, uso sob demanda em unidades de emergência, ou em domicílio se início recente de tratamento de manutenção;
- Procinéticos (bromoprida, metoclopramida, domperidona) – devem ser utilizados no mesmo contexto que os antiácidos, controle sintomático, sobretudo em casos de pirose intensa ou regurgitação. Devem ser usado em conjunto com IBPs;
- Tratamento Cirúrgico – indicado em situações de doença avançada, paciente jovens com perspectiva de tratamento clínico prolongado, esôfago de Barrett, vontade expressa do paciente que deseja redução ou suspensão do tratamento clínico, mesmo diante de controle sintomático adequado;
- Geralmente feito com Fundoplicaturas total ou parcial;
- Deve ser acompanhado no pós operatório de acordo com o quadro prévio do paciente – se paciente típico, Barrett sem displasia ou com metaplasia – e também de acordo com a ocorrência de complicações duradouras.
- Quando piora:
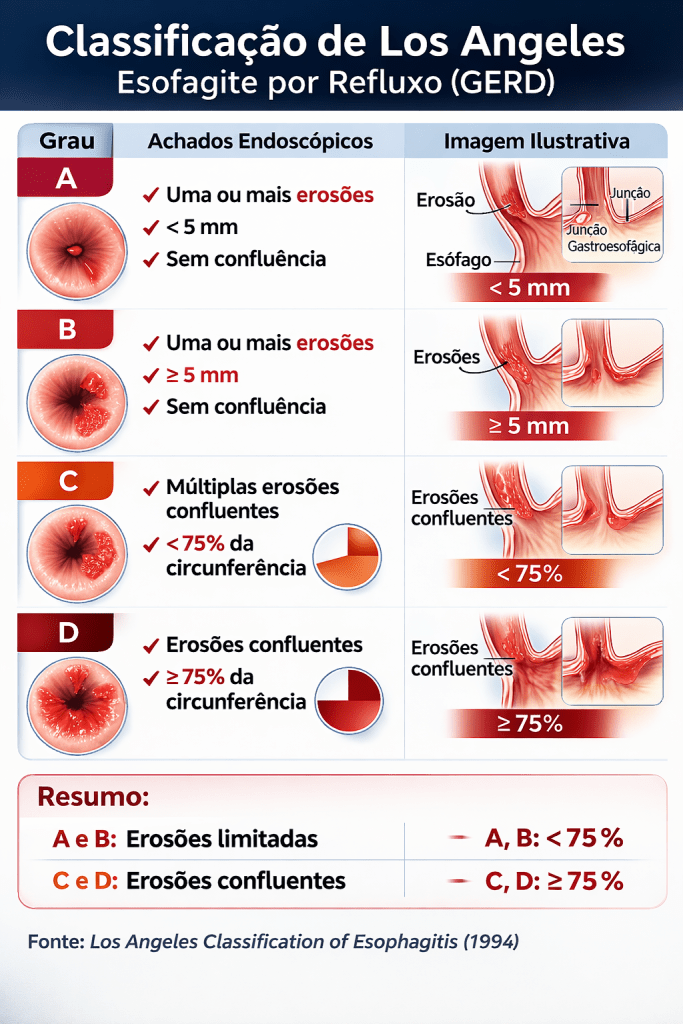
- Acompanhar progressão com a Classificação de Los Angeles:
- Considerar a possibilidade de estenose quando da ocorrência de disfagia progressiva;
- Podem cursar com úlceras esofágicas sangrantes;
- Esôfago de Barrett: Forma mais grave, causada pela exposição prolongada e frequente ao conteúdo ácido. Cursa com metaplasia intestinal da mucosa esofágica, que pode progredir para situações de displasia com surgimento de neoplasia esofágica.
- Acompanhar progressão com a Classificação de Los Angeles:
Referências:
- Zaterka S, Eisig JN, editores. Tratado de gastroenterologia: da graduação à pós-graduação. 2ª ed. São Paulo: Editora Atheneu; 2016.
- Martins MA, editor. Manual do residente de clínica médica. 2ª ed. São Paulo: Manole; 2017.
- Moraes-Filho JPP, Domingues G, Chinzon D; Brazilian GERD Counselors. Brazilian clinical guideline for the therapeutic management of gastroesophageal reflux disease (Brazilian Federation of Gastroenterology, FBG). Arq Gastroenterol. 2024;61:e23154.
- Lundell LR, Dent J, Bennett JR, Blum AL, Armstrong D, Galmiche JP, et al. Endoscopic assessment of oesophagitis: clinical and functional correlates and further validation of the Los Angeles classification. Gut. 1999;45(2):172-180.
Deixe um comentário